vol.017 2018年 10・11・12月
肥満症について |
|
(公財)朝日生命成人病研究所附属医院 所長・院長 春日 雅人 |
「肥満症」とは
皆さん、「肥満症」という言葉をお聞きになったことはあるでしょうか? 「減量」で多くの健康障害は改善する
「肥満症」という考え方のポイントは、肥満に合併する糖尿病、高血圧、脂質異常症などの健康障害は、減量すれば一挙に改善するという点です。すなわち、減量すれば経口血糖降下薬、降圧薬、高脂質症用薬を服用するなどそれぞれの健康障害に対する治療の必要がなくなるかもしれないのです。実際、特定健診、特定保健指導を受診された肥満症の人について調査してみると、1年間に3~5%の体重が減少すると血糖(HbA1c、空腹時血糖)、血圧、血中脂質(LDL-コレステロール、中性脂肪)の全てが優位に改善することが明らかとなりました。更に、肝機能や尿酸値についても同様の結果が得られました。以上より、11の関連する健康障害のうち少なくとも耐糖能異常(糖尿病)、脂質異常症、高血圧、高尿酸血症・痛風、非アルコール性脂肪性肝疾患(NAFLD)の5つの健康障害は3~5%の減量により、改善する可能性が高いといえます。肥満症については、これまで日本肥満学会が中心となりその対策を進めて参りましたが、肥満には上に述べたように多くの健康障害が合併します。従ってそれぞれの健康障害の専門家の協力を得て対策をたてることが重要です。そこで日本医学会連合が中心となり呼びかけた所、糖尿病学会、高血圧学会、動脈硬化学会などの内科系学会はもとより、外科学会、小児科学会、産婦人科学会、整形外科学会など関連する23の学会が肥満症の撲滅を目指して協力して活動していくことになりました。 |
消化器内科の診療と研究 |
|
消化器内科部長 木下 裕人 |
自己紹介本年7月より前任の井原医師より消化器内科を引き継ぎました、木下裕人と申します。前職は東京大学医学部附属病院の消化器内科で、慢性胃炎、炎症性腸疾患、胃癌、大腸癌など消化管疾患を専門として診療と研究を行っておりました。朝日生命成人病研究所附属医院では消化管のみならず、消化器内科全般および関連する臨床検査を担当しております。研究所の一員として基礎研究も行っております。 消化器内科の診療
当科では消化器疾患全般の診療を行っており、胃および大腸の内視鏡検査や、腹部超音波検査およびCTスキャンなど、消化器領域の検査を幅広く行っております。近隣の医療機関との連携も大切にしており、クリニックや企業診療所から検査の依頼は随時受け付けております。東京大学から、肝臓を専門とする榎奥医師、膵臓・胆道を専門とする中井医師を週1回ずつ外来担当として派遣していただいているのに加えて、長年当院で診療されている横浜市立大学の前田医師と当院OBの赤沼医師のお力もいただき、消化器内科の専門領域を幅広くカバーするとともに、必要に応じて大学病院でのより専門的な診療に移行することも可能です。 消化器内科の研究
当科では、東京大学消化器内科と協力して、さまざまな基礎研究を行っています。脂肪性肝疾患(いわゆる脂肪肝および脂肪性肝炎)からの発癌に関わる遺伝子の研究、腸炎(感染性腸炎や炎症性腸疾患)に対するあらたな薬物治療の研究、大腸癌の予防に有効な薬物の研究、などが進行中です。 |
血糖値スパイク |
|
糖尿病内科 高橋 和之 |
|
糖尿病患者では食後急激に血糖値が上昇する血糖値スパイクが起こります。この血糖値スパイクは、心筋梗塞や脳梗塞などの大血管疾患、認知症や癌、糖尿病網膜症などに関連していることが報告されています。私達は第61回日本糖尿病学会年次学術集会にて「2 型糖尿病患者における外来受診時の食後高血糖と網膜症発症リスク」について発表しました (糖尿病61 Supp1;S-294)。 野菜を先に食べる
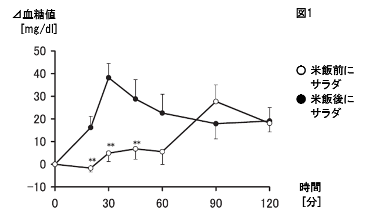
ご存知の方も多数いらっしゃるかと思いますが、野菜を先に食べることで食後高血糖を抑制することができます。健常者が米飯摂取10分後に野菜サラダを摂取した場合と野菜サラダ摂取10分後に米飯摂取した場合の血糖値を検討した研究 (糖尿病53(2):96~101,2010) では、米飯後野菜サラダ群では食後速やかに血糖上昇し30分でピークに達したのに対し、米飯前野菜サラダ群では食後60分後まで血糖上昇はわずかで90分でピークに達し、食後120分にかけて下降し120分値ではほぼ同等の血糖値となりました(図1)。 肉や魚を先に食べる野菜だけではなく、肉や魚を先に食べることでも食後血糖上昇を抑制した報告もあります。2 型糖尿病患者及び健常者において、サバの水煮や牛肉の網焼きを米飯より先に摂取することにより食後の血糖上昇を抑制しました ( Diabetologia 59:453-61,2016 )。 朝食を食べる朝食を欠食する人は若者を中心に多いと思いますが、朝食を欠食すると昼食後に血糖値が上昇しやすいことも報告されています。2型糖尿病患者において昼・夕食は同じカロリーを摂取しても、朝食を摂取した群での食後血糖値のピークは、それぞれ昼食後192mg/dl、夕食後215mg/dlであったのに対し、朝食を抜いた群では昼食後268mg/dl、夕食後298mg/dlと、朝食を欠食した方がより昼夕の食後高血糖が顕著でした ( Diabetes Care 38:1820-6,2015 )。 運動をする有酸素運動(楽である~ややきついとと感じる程度)は1回20~60分、週3~5回以上(合計150分以上)が推奨されています。また最近ではレジスタンス運動(力んで呼吸をしない、有酸素レベルの筋力トレーニング)を併用することも有効であることが明らかとなっています。運動はいつ行っても効果はありますが、食後に行えば食後高血糖の改善を期待できます。合併症の進行によっては運動ができない場合もありますので、行う前には主治医に確認することは重要です。また、食前に運動を行う場合には低血糖のリスクのある薬(インスリン、スルホニル尿素薬など)を使用している場合には低血糖に対し、十分注意が必要です。
食後高血糖は糖尿病と診断されていない人でも起こることがあります。 |